Opis: War Thunder je vojaška MMO igra naslednje generacije, posvečena...


Šamik Viktor Borisovič
Šamik Viktor Borisovič, profesor Oddelek za pediatrično kirurgijo in ortopedijo Rostovske državne medicinske univerze, doktor medicinskih znanosti, član disertacijskega sveta Rostovske medicinske univerze v specialnosti "Pediatrična kirurgija", član akademskega sveta Pediatrične fakultete, pediatrični travmatolog-ortoped najvišja kvalifikacijska kategorija

Vinnikov Sergej Vladimirovič
Vinnikov Sergej Vladimirovič, Pediatrični travmatolog-ortoped travmatološkega in ortopedskega oddelka za otroke poliklinike MBUZ "Mestna bolnišnica št. 20" mesta Rostov na Donu

Fomenko Maksim Vladimirovič
Fomenko Maksim Vladimirovič Kandidat medicinskih znanosti. Vodja oddelka za travmatologijo in ortopedijo za otroke, kandidat medicinskih znanosti, pediater travmatolog-ortoped najvišje kategorije

Lukash Julia Valentinovna
Lukash Julia Valentinovna Kandidat medicinskih znanosti, travmatolog-ortoped, izredni profesor na oddelku za otroško kirurgijo in ortopedijo
 Urednica strani: Oksana Kryuchkova
Urednica strani: Oksana Kryuchkova

O veliki vlogi preventive v razvoju, poteku in rezultatih razne bolezni in deformacijo mišično-skeletnega sistema poznamo že od Hipokrata in Galena. Vendar pa je o njeni vlogi v boju proti deformacijam pri otrocih prvič spregovoril Andri leta 1741, ko je svojo knjigo naslovil »Ortopedija ali umetnost preprečevanja in popravljanja telesnih deformacij pri otrocih«. Andri v prispevku opisuje nastanek, klinični potek in zdravljenje popačenih telesnih oblik pri otrocih, posveča največ pozornosti preventivnim ukrepom. Utemeljitelji tuje in domače ortopedije: Adams, Bnzalsky, Hoffa, Lorenz. Sayr, Haglund, R. R. Vreden, G. I. Turner, M. I. Sntenko in drugi (Adams, Biesalski, Hoffa, Lorenz, Sayre, Haglund) so večkrat poudarili, da je pri številnih patoloških procesih organov za podporo in gibanje pri otrocih zdravljenje pogosto sestavljeno le iz uporaba samo ortopedske profilakse. Podobni smeri sledita in. sodobna znanstvena ortopedija, zlasti sovjetska znanstvena ortopedija.
Preventivni ukrepi, kot je znano, so glavna vsebina dela sovjetskega zdravstva. Program, ki ga je sprejel 22. kongres KPJ, pravi: »Socialistična država je edina država, ki skrbi za varovanje in stalno izboljševanje zdravja celotnega prebivalstva. To zagotavlja sistem socialno-ekonomski in zdravstvene dejavnosti. Izveden bo obsežen program za preprečevanje in odločno zmanjševanje bolezni, odpravo množičnih nalezljivih bolezni ter nadaljnje podaljševanje življenjske dobe.
Trenutno lahko mirno trdimo, da je preventiva izjemnega pomena v boju proti invalidnosti otrok.
V nasprotju s preprečevanjem ortopedskih bolezni pri otrocih v kapitalističnih državah, kjer se to večinoma razlaga kot individualna preventiva, namenjena preprečevanju bolezni in pojava malkluzije pri posameznih otrocih, je v ZSSR ta preventiva v širšem pomenu besede , je celoten sistem preventivnih in zdravstvenih ukrepov za varovanje in krepitev zdravja in telesni razvoj celotno otroško populacijo v državi. V kompleksu teh ukrepov pomembno mesto zavzemajo ukrepi za izboljšanje prehrane in življenjskih razmer otrok, boj za zmanjšanje obolevnosti in poškodb pri otrocih, zgodnje odkrivanje in specializirano zdravljenje. N. N. Priorov je poudaril, da je sovjetska medicinska znanost razvila glavno metodo sovjetskega javnega zdravja - metodo preprečevanja, ki je postala univerzalna tako pri izvajanju najširših preventivnih ukrepov kot pri uporabi zelo naprednih metod zdravljenja bolezni. Poudarja, da je preventivna usmeritev sovjetskega zdravstva v kombinaciji z njegovimi organizacijskimi načeli - okrožno oskrbo prebivalstva z dispanzersko metodo - ustvarila vse pogoje za preprečevanje poškodb, deformacij in bolezni mišično-skeletnega sistema pri otrocih.
Preventivni ukrepi v ortopediji so tako raznoliki kot etiološki dejavniki različnih vrst otroških invalidnosti. V povojnih letih so bile razvite posebne metode za preprečevanje različnih bolezni in deformacij mišično-skeletnega sistema ter motenj drže pri otrocih predšolske in šolske starosti s široko uporabo terapevtskih vaj in masaže ter uporabo ortopedskih pripomočkov in izdelkov, ki preprečujejo. razvoj deformacij. Posebna pozornost v Zadnja leta namenjena preprečevanju prirojenih in paralitičnih deformacij ter preprečevanju skolioze.
Analiza podatkov, pridobljenih v študiji (1952, 1953 in 1954) otrok, ki potrebujejo ortopedsko oskrbo (N. N. Priorov), kaže, da prirojene deformacije predstavljajo približno 34,0%, posledice poliomielitisa - 30,0%; spastična paraliza - 8,0%; statična deformacija - 9,0%; tuberkulozne in druge nalezljive deformacije - 9,0 %, posledice travme - 5,0 % in posledice sistemskih, distrofičnih in drugih bolezni - 5,0 %. Tako približno 2/3 vseh otrok, ki potrebujejo ortopedsko oskrbo, trpi zaradi prirojenih ali paralitičnih deformacij. Skolioza ima med drugimi deformacijami pri otrocih bistveno manjši delež.

Etiologija in patogeneza številnih prirojenih napak in deformacij še nista popolnoma razumljeni, zato je ortopedsko preprečevanje njihovega razvoja še vedno malo verjetno. Vendar večina prirojenih deformacij (z izjemo ektromelije) predstavlja le manjša odstopanja od norme v zgodnjem otroštvu (dojenčku), ki šele čez čas pod vplivom rasti in delovanja v patoloških razmerah preidejo v hude deformacije z motnjami v delovanju. Torej, na primer, prirojena subluksacija kolka, blage oblike palice, tortikolis in drugi ne predstavljajo resničnih deformacij v prvih mesecih otrokovega življenja, tako v naravi obstoječih morfoloških sprememb kot v relativni enostavnosti njihovega popravek. V takšnih primerih je povsem možna preventiva, ki je sestavljena iz zgodnje korekcije deformacije (abdukcija okončin z izpahom in subluksacijo kolkov, ravnanje stopala s palico, abdukcija glave v nasprotni smeri s tortikolisom) in fiksacija v popravljenem položaju, to je terapevtska ortopedska profilaksa, zaustavitev razvoja deformacije in disfunkcije ter prispeva k vrnitvi otroka na pot normalnega razvoja.
Pri preprečevanju razvoja bolezni otrok zaradi bolezni živčni sistem Ogromno vlogo igra množična imunizacija prebivalstva, ki se izvaja v ZSSR z živim oslabljenim cepivom Sabin. Zaradi imunizacije se je pojavnost poliomielitisa močno zmanjšala. Popolnoma se je spremenila tudi klinična slika njenega poteka (prevladujejo blage spinalne in aparalitične oblike), posledično pa je bistveno manj otrok s težjimi paralitičnimi deformacijami.
Tu ima zelo pomembno vlogo tudi ortopedska preventiva. Različne vrste kontraktur, ki se pojavijo pri otrocih v akutnem in okrevalnem obdobju v prihodnosti, hitro povzročijo spremembo oblike kosti in njihovega relativnega položaja, zlasti pri stalni obremenitvi. Kontrakture se tako spremenijo v podobno vrsto deformacije. Preprečevanje deformacij pri poliomielitisu je torej predvsem preventiva; kontrakture, ki jih je treba začeti na samem začetku faze okrevanja. Preprečevanje nastanka kontraktur na tej stopnji se doseže z ustreznim polaganjem otroka in uporabo mavčnih in plastičnih opornic v kombinaciji s fizioterapevtskimi postopki, v prihodnosti pa z dobavo racionalnih ortopedskih izdelkov. Ti preventivni ukrepi preprečujejo razvoj neravnovesja med mišicami in hkrati prispevajo k obnovi tistih med njimi, ki so v stanju pareze.
Precejšnje število otrok, ki so preboleli poliomielitis, ima deformacije okončin hrbtenice; ki nastanejo v povezavi s statično obremenitvijo, ko se funkcija posameznih mišic zmanjša in se burzalno-ligamentni aparat raztegne (valgusne deformacije in recurvacije). kolenski sklep, rotacija spodnjega dela noge, planovalgusna deformacija stopala, subluksacija kolčnega sklepa, skolioza itd.). Tudi tu ima pomembno vlogo zgodnja ortopedska preventiva (terapevtske vaje, pravilno polaganje telesa z uporabo mavčnih ležišč in trakcije, odmerjena obremenitev spodnjih okončin in njihova stabilizacija z ortopedskimi izdelki, vzgoja otrokovega stereotipa o hoji itd.). .). Da bi preprečili zadebelitev pete v primeru paralize mišice triceps in prolapsa in dislokacije rame v primeru paralize deltoidne mišice, so našli uporabo v obdobju okrevanja poteka bolezni in operacij (Lange, Kamera - Kamera, M. S. Zhukhovitsky, 1961) preventivne narave, tj. Aktivna preventiva - filodeza, teiodes
Ortopedska profilaksa je relativno manj učinkovita pri deformacijah, ki jih povzroča spastična paraliza tako kraniocerebralnega kot spinalnega izvora.
Pri otrocih najpogosteje opazimo paraplegične deformacije kraniocerebralnega izvora (Littlejeva bolezen), ki se razvijejo kot posledica poškodbe žil pia mater in možganov med patološkim porodom: prezgodnji porod, ozka medenica, rojstvo v asfiksiji, prolaps popka. vrvico, klešče itd. Splošno preprečevanje razvoja teh deformacij je povsem možno. Sestoji iz izboljšanja tehnike porodniške oskrbe in pogostejše uporabe carskega reza pri težkem patološkem porodu. Ortopedska profilaksa se tukaj izraža le v pravočasnem odkrivanju takšnih otrok in zgodnji uporabi gimnastike z mavčnimi in plastičnimi konicami, da se prepreči razvoj hudih kontraktur in deformacij.
Ortopedska profilaksa ima pomembno vlogo tudi pri deformacijah, ki so posledica travme, osteoartikularne tuberkuloze, infekcijskega artritisa, rahitisa itd. Pravočasna in ustrezna uporaba ortopedske profilakse (mavčni povoji, stezniki, opornice itd.) pri vseh teh patoloških procesih pri otrocih, pogosto popolnoma zaščiti pred nastankom in razvojem deformacij, s koncem procesa pa se funkcija povrne. Pri hudem kliničnem poteku so funkcionalno ugodnejše prihajajoče deformacije in ankiloze sklepov. Odsotnost ortopedske profilakse praviloma povzroči razvoj hudih ukrivljenosti, patoloških dislokacij ali ankiloze v začaranem položaju, ki ga je težko popraviti.
Sistematičen razvoj in izvajanje ukrepov za preprečevanje poškodb pri otrocih je bistvenega pomena pri preprečevanju invalidnosti otrok.
To delo se izvaja s skupnimi močmi medicinskih, partijskih, sovjetskih in javne organizacije Vključuje, skupaj z organizacijo prostega časa otrok, izboljšanje prometne ureditve, obsežno sanitarno izobraževalno delo med vsemi segmenti prebivalstva, ukrepe za izboljšanje kakovosti specializirane oskrbe otrok, ki so bili poškodovani.
Glavne vrste otroških poškodb - domače, ulične, šolske, športne - so neenakomerno porazdeljene v različnih starostnih skupinah, zaradi česar bodo naloge preventivnih ukrepov za otroke vsake starostne skupine edinstvene. Torej, po N. M. Obodan in G. Ya. Epshtein, so se v 88% nesreč pri dojenčkih zgodile domače poškodbe, med njimi pa so prevladovale opekline (35%). Pri šoloobveznih otrocih se pojavljajo vse vrste poškodb, vendar je v tej skupini največji specifični pes na ulici (37 %), vključno s poškodbami pri transportu.
Boj proti prometnim poškodbam zaradi velikega porasta vozil zahteva vsakodnevne napore, ki so povsem upravičeni. Torej, zlasti v Leningradu, kjer se je poleg državnih organov (prometna policija, zdravstveni oddelki, šolstvo) v preventivo vključila tudi širša javnost (starši, hišni odbori, učitelji itd.), je v zadnjih letih mogoče zmanjšati prometne poškodbe otrok za 4 -petkrat.
|
Resnost grožnje |
Tveganje za razvoj GVT po artroplastiki brez profilakse |
|
Enostavnost in priročnost |
Ena 10 mg tableta enkrat na dan. Ne zahteva laboratorijskega spremljanja in prilagajanja odmerka. |
|
Vrhunska učinkovitost |
Dokazane prednosti pred enoksaparinom. Manjše tveganje za GVT in PE v primerjavi z enoksaparinom |
|
Varnost |
Ugoden varnostni profil, vključno z nizko stopnjo večjih krvavitev |
|
Zaščita |
Pacienti so zaščiteni tako v bolnišnici kot doma |
Venska trombembolija: prava grožnjaživljenje in zdravje
Epidemiologija VTE
Dejavniki tveganja za VTE
| Neposredni dejavniki tveganja (akutno travmatsko stanje, operacija) | Predispozicijski dejavniki tveganja (značilnosti bolnikov) | |
| Delovanje Poškodba nujnost Akutno srčno popuščanje* Akutna respiratorna odpoved Kateterizacija centralne vene |
Raki Vnetje črevesja |
zgodovino VTE Kronično srčno popuščanje stara leta Krčne žile debelost Nepremostljivost ali pareza Mieloproliferativne bolezni Nosečnost/peripartum Dedna ali pridobljena trombofilija Zdravljenje z estrogenom |
Geerts W.H. et al. Skrinja 2004; 126: 338S-400S
Trije glavni procesi v kombinaciji vodijo do nastanka krvnega strdka
Večji ortopedski posegi vplivajo na vse komponente Virchowove triade
| Poškodba endotelija | cirkulatorna staza | Hiperkoagulabilnost |
|
|
|
Ali je v ortopediji potrebna tromboprofilaksa?
Incidenca GVT/PE brez profilakse (%)
DVT - globoka venska tromboza
PE - pljučna embolija
Warwick D, Friedman RJ, Agnelli G, et al. J Bone Joint Surg Br 2007; 89:799-807.
White RH, Romano PS, Zhou H, Rodrigo J, Bargar W. Arch Intern Med 1998; 158:1525-31.
Xarelto ® (rivaroksaban): nov, peroralni, neposredni zaviralec faktorja Xa
Xarelto ® neposredno zavira faktor Xa
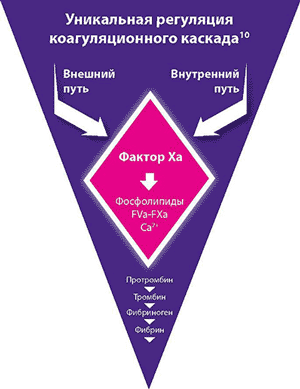
Xarelto ® je prvi neposredni zaviralec faktorja Xa v skupini
Farmakokinetika zdravila Xarelto 10 mg
Perzborn et al., J Thromb Haemost 2005; Pathophysiol Haemost Thromb 2004; Depasse et al., J Thromb Hameost 2005; Kubitza et al., Clin Pharmacol Ther 2005; Br J Clin Pharmacol 2007; Eur J Clin Pharmacol 2005; Graff et al., J Clin Pharmacol 2007; Fareed et al., J Thromb Haemost 2005; Tinel et al., Blood 2006, Roehrig S et al. J Med Chem 2005; 48: 5900-8.
Xarelto - preprosto in priročno preprečevanje tromboze
Agnelli G, Gallus A, Goldhaber SZ, et al. Circulation 2007; 116: 180-7. Eriksson BI, Borris LC, Dahl OE, et al. Circulation 2006; 114: 2374-81. Eriksson BI, Borris LC, Dahl OE, et al. Thromb Res 2007; 120: 685-93. Eriksson BI, Borris LC, Friedman RJ, et al; za študijsko skupino RECORD1. N Engl J Med 2008; 358:2765-75. Kakkar AK, Brenner B, Dahl OE, et al; za preiskovalce RECORD2. Lancet 2008; 372:31-39. Lassen MR, Ageno W, Borris LC, et al; za preiskovalce RECORD3. N Engl J Med 2008; 358:2776-86. Lassen MR, Turpie AGG, Rosencher N, et al. sojenje RECORD3. Kri 2007; 110: povzetek 308. Perzborn E, Strassburger J, Wilmen A, et al. J Thromb Haemost 2005; 3: 514-21. Turpie AG, Fisher WD, Bauer KA, et al. J Thromb Haemost 2005; 3: 2479-86.
Študije Rivaroxbana faze III RECORD
Regulacija koagulacije v ortopedski kirurgiji za preprečevanje globoke venske tromboze in pljučne embolije
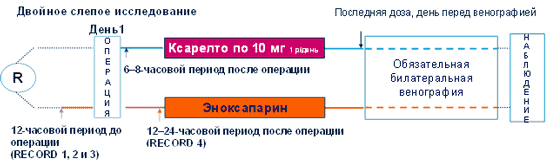
Rivaroksaban so proučevali v 4 mednarodnih multicentričnih randomiziranih kontroliranih kliničnih preskušanjih, v katerih so primerjali subkutani enoksaparin za tromboprofilakso pri 12.500 bolnikih po elektivni artroplastiki kolka ali kolena.
Po zasnovi so bile to mednarodne, multicentrične, randomizirane, dvojno slepe (double dammy) študije. Enoksaparin je bil izbran za »zlati standard« tromboprofilakse, tudi v ortopediji.
V študijah RECORD 1-3 so enoksaparin uporabljali v "evropskem" odmerku 40 mg enkrat na dan. V študiji RECORD 4 je bil odmerek enoksaparina 30 mg dvakrat na dan v skladu s smernicami ZDA.
Končne točke uspešnosti študij serije RECORD
Primarni
Sekundarno
Primarna varnostna točka je bila predstavljena kot stopnja večjih krvavitev, sekundarna varnostna točka pa je bila stopnja kakršne koli krvavitve.
Kot pregled so bolniki opravili obvezno dvostransko venografijo, za potrditev PE pa so izvedli spiralno računalniško tomografijo, ventilacijsko-perfuzijsko scintigrafijo ali angiografijo pljuč.
Vse študije so bile izvedene v skladu z etičnimi smernicami iz Helsinške deklaracije in lokalne zakonodaje. Protokol so potrdili strokovni sveti posameznega centra, pred randomizacijo pa so vsi bolniki pridobili pisno informirano soglasje. Zasnovo študije je razvila in nadzorovala posebna komisija.
Med februarjem 2006 in marcem 2007 je bilo v študijo RECORD1 vključenih 4591 bolnikov v 27 državah. Od tega je bilo 3029 bolnikov vključenih v protokolarno populacijo, 3153 pa v modificirano populacijo zdravljenja. Razlogi za izključitev iz različnih analiz so bili v obeh skupinah primerljivi. Tudi demografske in kirurške značilnosti so bile v obeh skupinah primerljive. Mediano trajanje profilakse je bilo 33,4 dni v skupini z rivaroksabanom in 33,7 dni v skupini z enoksaparinom (skupina za oceno varnosti).
V študiji RECORD1 je bila izvedena začetna ocena nič slabšega, ki je pokazala, da je rivaroksaban enako učinkovit kot enoksaparin (p< 0,001) в популяции пациентов «по протоколу», затем уже проводилась оценка по принципу «превосходит» в модифицированной, в зависимости от назначенного лечения, популяции пациентов (т.е. пациентам, которым произведено плановое вмешательство, и получавшим лечение в рамках исследования, проведено адекватное обследование на предмет выявления ВТЭ).
Znatno zmanjšanje pogostnosti in velika VTE s primerljivo pogostnostjo masivnih krvavitev

Pri analizi pogostosti doseganja primarne končne točke učinkovitosti je bilo ugotovljeno, da je uporaba rivaroksabana prispevala k zmanjšanju relativnega tveganja za VTE za 70 % (p< 0,001) по сравнению с таковым при использовании эноксапарина). Еще большее снижение относительного риска отмечено при анализе вторичной конечной точки эффективности в отношении тяжелой ВТЭ - на 88% (р < 0,001).
Sekundarna končna točka v preskušanjih RECORD je bilo merjenje zmanjšanja incidence simptomatske VTE. Opažena stopnja simptomatske VTE je bila podobna v skupini z rivaroksabanom in v skupini z enoksaparinom (0,3 % oziroma 0,5 %).
Če povzamemo, podatki iz študije RECORD1 kažejo, da je rivaroksaban 10 mg peroralno v primerjavi z enoksaparinom 40 mg subkutano učinkovitejši pri zmanjševanju tveganja za popolno VTE in hudo VTE pri odraslih bolnikih, ki jim opravijo elektivno zamenjavo kolka.
Pri uporabi rivaroksabana in enoksaparina so opazili primerljivo število neželenih učinkov.
Večje učinkovitosti rivaroksabana ni spremljalo pomembno povečanje incidence resnih in drugih vrst krvavitev. Resne krvavitve so se pojavile pri 6 (0,3 %) od 2209 bolnikov v skupini z rivaroksabanom in pri 2 (0,1 %) od 2224 v skupini z enoksaparinom.
Pogostnost povišanih jetrnih encimov je bila med obema skupinama v 5-tedenskem obdobju zdravljenja primerljiva.
Namen študije je bil ovrednotiti podaljšano tromboprofilakso z rivaroksabanom za 31-39 dni v primerjavi s kratkotrajno profilakso z enoksaparinom (10-14 dni), ki ji je sledil placebo, pri bolnikih, ki so bili podvrženi artroplastiki kolka. Študija je vključevala bolnike, stare 18 let in več, ki so bili predvideni za elektivno artroplastiko kolka. Merila za izključitev so bila podobna študiji RECORD1.
Pred operacijo so bili bolniki naključno razporejeni v študijske skupine z blokovno randomizacijo. Z dvojno slepo metodo so bolnikom predpisali enkratni dnevni odmerek tablet rivaroksabana 10 mg peroralno ali natrijevega enoksaparinata 40 mg subkutano. Rivaroksaban so začeli jemati 6-8 ur po zaprtju rane in nadaljevali 31-39 dni; bolniki so prejemali tudi placebo injekcije 10-14 dni, začenši 12 ur pred operacijo. Uvajanje enoksaparina se je začelo 12 ur pred operacijo in nadaljevalo 6-8 ur po zaključku posega, obdobje zdravljenja je bilo 10-14 dni; bolniki so prejemali tudi placebo tablete 31-39 dni, z začetkom 6-8 ur po zaprtju rane.
Študija RECORD2 je pokazala, da je bil dolgotrajnejši režim tromboprofilakse z 10 mg rivaroksabana peroralno pri preprečevanju VTE znatno učinkovitejši od kratkega ciklusa tromboprofilakse z enoksaparinom v odmerku 40 mg s.c., kar je povzročilo 79-odstotno zmanjšanje relativnega tveganja za VTE, merjeno z primarna končna točka učinkovitosti (str< 0,001). Еще большее снижение относительного риска ВТЭ наблюдали при анализе вторичной конечной точки эффективности частоты тяжелой ВТЭ - 88% (р < 0,001).
Uporaba daljšega režima na osnovi rivaroksabana je bila pri preprečevanju simptomatskih zapletov značilno učinkovitejša od kratkega režima na osnovi enoksaparina (relativno zmanjšanje tveganja za 80 % (p = 0,009). Rezultati študije kažejo, da dolgotrajna uporaba antikoagulanti lahko zagotovijo klinično pomembno zmanjšanje incidence simptomatskih zapletov VTE pri odraslih bolnikih, ki jim je opravljena elektivna zamenjava kolka.
Pri enem bolniku iz vsake skupine so zabeležili resne krvavitve. Zaplete hemoragične rane, vključno z obsežnim hematomom rane in krvavitvijo iz kirurške rane, so opazili pri podobnem številu bolnikov v obeh skupinah.
Med zdravljenjem je bila pooperativna pogostnost povečanja aktivnosti alanin aminotransferaze v plazmi, več kot 3-kratna zgornja meja normale, v obeh skupinah nizka, kazalniki pa so se ob koncu zdravljenja vrnili v normalno stanje. To povečanje ni bilo posledica uporabljenih antikoagulantov, temveč vzrokov, povezanih z operacijo (anestezija, antibiotična terapija, sama operacija itd.). Pogostnost srčno-žilnih dogodkov je bila nizka.
Pomen zmanjšanja incidence VTE z nizko in primerljivo incidenco večjih krvavitev

Namen študije je bil oceniti učinkovitost rivaroksabana v primerjavi z enoksaparinom za preprečevanje venske tromboze po artroplastiki kolena. Pred operacijo so bili bolniki randomizirani tako, da so prejemali peroralni 10 mg rivaroksabana enkrat na dan ali subkutano natrijev enoksaparinat v odmerku 40 mg enkrat na dan. Zdravljenje z enoksaparinom smo začeli 12 ur pred operacijo, naslednji odmerek zdravila smo aplicirali 6-8 ur po zaprtju rane. Rivaroksaban so začeli jemati 6-8 ur po operaciji. Nato so bolniki prejemali študijsko zdravilo vsakih 24 ur.
Dan operacije je veljal za 1. dan študije. Študirana zdravila so se nadaljevala vsaj do 10. dneva in največ do 14. dneva. Med 11. in 15. dnem so bolniki nujno opravili dvostransko venografijo. Po venografiji je bilo zdravljenje s študijskimi zdravili prekinjeno. Po zaužitju zadnjega odmerka zdravila so bolnike opazovali 30-35 dni.
Rivaroksaban je povzročil 49-odstotno zmanjšanje relativnega tveganja za VTE pri primarnem opazovanem dogodku v primerjavi z enoksaparinom (p 66-odstotno zmanjšanje relativnega tveganja za simptomatsko VTE v študiji RECORD3 z rivaroksabanom v primerjavi z enoksaparinom (p = 0,008). Incidenca simptomatske VTE med spremljanjem je bil nekoliko višji pri rivaroksabanu kot pri enoksaparinu (0,4 oz. 0,2 %), čeprav te razlike niso bile pomembne (p = 0,44). Študija je prvič pokazala, da je uporaba antikoagulantov prispevala k klinično pomembnemu zmanjšanju incidenco simptomatske VTE pri odraslih bolnikih, pri katerih je bila izvedena elektivna zamenjava kolena.
Znatno zmanjšanje VTE z nizkimi in primerljivimi stopnjami krvavitev

Značilnosti neželenih učinkov med zdravljenjem z rivaroksabanom in enoksaparinom so bile primerljive. Med obema skupinama ni bilo klinično pomembnih razlik v smislu krvavitev ali drugih varnostnih ukrepov.
Osteoporoza je znana kot »tiha« epidemija – bolezen je v svetu zelo razširjena, predvsem med starejšimi ljudmi. Svetovna zdravstvena organizacija je osteoporozo uvrstila med 10 najbolj pomembne bolezni ki jih je treba obravnavati v prihodnjih letih.
Po statističnih podatkih bo ena od dveh žensk in vsak peti moški v življenju doživela zlom kosti, povezan z osteoporozo.
Dejavniki tveganja za osteoporozo: starost nad 50 let, ženski spol, dedna nagnjenost, predhodni zlom z manjšo travmo, hormonsko neravnovesje, dolgotrajna uporaba hormonskih zdravil, revmatske ali endokrine bolezni, kajenje, zloraba alkohola, nizka telesna teža, sedeč način življenja.
Za postavitev diagnoze osteoporoze je dovolj, da opravite postopek denzitometrije - rentgenski ali ultrazvočni pregled, ki omogoča odkrivanje zmanjšanja mineralne gostote kosti. Ta indikator odraža tveganje za osteoporozne zlome.
Če imate diagnosticirano osteoporozo, morate biti zelo previdni glede priporočil svojega zdravnika. terapevtski ukrepi. Najpomembnejši cilj je zmanjšati tveganje za zlome kosti. Praviloma je osnova zdravljenja zdravljenje z zdravili. Poleg zdravil igra pomembno vlogo telovadba pravilna prehrana, zavrnitev slabih navad in uporaba posebnih ortoz.
Pri osteoporozi se priporoča prehrana, bogata s kalcijem, vitamini D, C, A. Viri kalcija so mlečni izdelki (skuta in trdi sir), zelenjava in listnata zelenjava, ribe, sezam, mandlji. Vitamin D se med izpostavljanjem soncu aktivno tvori v koži, zato sta sprehod in gibanje na svežem zraku tako koristna.
Terapevtska vadba pomaga povečati mineralno gostoto kosti in zmanjša tveganje za padce. Nabor vaj za krepitev mišic in razvoj koordinacije je vedno izbran ob upoštevanju stopnje razvoja bolezni.
Nošenje, fiksiranje in trening ortoz, ortopedskih in trenutno široko dostopnih, je zelo pomembno za preprečevanje zlomov pri osteoporozi.
Najprej morate biti pozorni na vadbene ortoze za osteoporozo. Njihova uporaba je v Evropi zelo razširjena. Ena od teh vadbenih ortoz je zdaj na voljo v Rusiji - to je iz Ottobocka.




Za zdravljenje in preprečevanje osteoporoze vam predstavljamo sklop vaj, ki ga je v Nemčiji razvil proizvajalec ortoz Ottobock. To je vadbena terapija za krepitev mišic hrbta v ledvenem stezniku. Program vadbe je namenjen krepitvi mišic hrbta in povečanju gostote kostnega tkiva vretenc.
Ostati fit pomeni biti aktiven. Redna vadba je bistvena za ohranjanje mišične moči, moči kosti in gibljivosti sklepov. Pomembno je obvladati nove vaje, razširiti svojo motorično aktivnost s sistematičnimi vajami. Program Osteo Move vključuje vaje za razvoj moči, koordinacije, vzdržljivosti in raztezanja. Te vaje pomagajo krepiti mišice in krepijo kosti.
Razvijajo mišice prsni koš, hrbet, trup kot celota, ki pomaga zaščititi telesa vretenc pred zlomi, ki se pogosto pojavijo v ozadju osteoporoze. Koordinacijske vaje pomagajo pacientu preprečiti padce in posledično preprečiti poškodbe in zlome.
V kombinaciji z ortozo za osteoporozo Dorso Osteo Care 50R20, ki ima učinek izravnave hrbtenice, vam ta sklop vaj omogoča krepitev hrbtnih mišic in izboljšanje telesne drže. Zahvaljujoč temu je mogoče ustaviti razvoj osteoporoze, zmanjšati intenzivnost bolečine v hrbtenici ali jih popolnoma odpraviti. Ortopedski steznik za osteoporozo Dorso Osteo Care 50R20 deluje kot "disciplinator", nenehno opozarja pacienta na pravilen položaj hrbtenice in podpira gibanje v fiziološkem območju. Redno usposabljanje po tem programu vam omogoča, da razširite bolnikovo motorično aktivnost in povečate učinkovitost ortoze.
Pred izvajanjem vaj preberite navodila!
Predlagamo, da naredite 10 vaj v. Priporočljivo je, da telovadijo na koncu njegove uporabe čez dan. Program vključuje vaje za razvoj vzdržljivosti, moči, koordinacije in raztezanja. Vajo je treba izvajati redno. Prosimo, poskrbite, da boste vaje izvajali pravilno. Upoštevajte navodila za število ponovitev vaj. Med izvajanjem vedno upoštevajte varnostna navodila, da preprečite poškodbe. Obremenitev med vadbenim kompleksom prilagodite svojim zmožnostim in postopoma povečujte intenzivnost vaj. Poskusite objektivno oceniti svoje zmožnosti pri izvajanju določene vaje programa, pa tudi rezultate treninga. Združite program vadbe, ki ga je razvil Ottobock, z vzdržljivostno vadbo, kot je hoja, plavanje ali kolesarjenje. Vzdržljivostne dejavnosti so bistvene za izboljšanje cirkulacije, vzdrževanje optimalne kardiovaskularne in možganske cirkulacije ter ohranjanje inteligence. Pred začetkom treninga se posvetujte s svojim zdravnikom, še posebej, če imate sočasne bolezni hrbtenice ali poškodbe medvretenčnih ploščic.
Raztezanje
Pomembno je delati raztezne vaje. Kostno tkivo se nenehno obnavlja, njegovo nastajanje poteka z neposrednim sodelovanjem mišic, ki med gibanjem ustvarjajo napetost na mestih pritrditve na kost. Če je hrbtenica obdana z neelastičnimi, sedečimi mišicami, se zaradi nezadostne mišične aktivnosti upočasni tvorba novega kostnega tkiva. Zato si morate za preprečevanje in zdravljenje osteoporoze prizadevati, da vaši sklepi ostanejo gibljivi, mišice in kite pa raztegljivost in elastičnost. Brez rednega raztezanja kit, vezi in mišic pride do znatnega skrajšanja slednjih in posledično do zmanjšanja gibljivosti sklepov. Za ohranjanje elastičnosti mišic in kit so potrebne redne raztezne vaje. Namen vaj je izboljšati elastičnost mišic, kit in vezi.
Vaje za moč
Močne mišice in močne kosti so nujne za vsako gibanje, zato je trening moči osrednji element programa Ottobock. Večja kot je moč mišice, močnejša je struktura kosti, ki je z njo povezana. Dokazano je, da je za zmanjšanje tveganja padcev pomembno trenirati mišice okoli kolčnega sklepa.
Pravila za izvajanje vaj za moč
Vaje izvajajte s približno 2/3 največje možne moči. Vaje izvajajte počasi, na primer 4 sekunde gor, 4 sekunde dol. Med serijami si vzemite 2-3 minute odmora. Pred ponovno vadbo iste mišične skupine si vzemite odmor za en dan. Namen vaj je povečati moč mišic hrbtenice, trebuha, medenice, spodnjih in zgornjih okončin.
Vaje za moč mišic
Če želite povečati moč mišic, morate razviti njihovo moč in hitrost krčenja (moč mišic \u003d moč x hitrost). Za zagotovitev varnosti v kritičnih situacijah, kot je izguba ravnotežja zaradi spotikanja, je za hitro reakcijo potrebna zadostna moč in hitrost krčenja mišic. Tako trening mišične moči zagotavlja zaščito pred padci. Namen vadbe je povečati mišično moč.
Koordinacijske vaje
Znanstveno je ugotovljeno, da že nekajdnevna omejitev telesne aktivnosti vodi do delne izgube koordinacije. To pa poveča tveganje za padce. Za dober nadzor nad položajem telesa (koordinacijo) je potrebna redna vadba. Zato, ko pogovarjamo se o koordinacijskih vajah strokovnjaki pravijo: "Več kot je, bolje je." Namen vaj je izboljšati koordinacijo gibov in povečati stabilnost.
Ortopedija je ena od medicinskih specialnosti, ki je neločljivo povezana s travmatologijo. Kot samostojna stroka je ortopedija veja kirurgije. Ta disciplina preučuje funkcije, strukturo, bolezni, metode zdravljenja in preprečevanja človeškega mišično-skeletnega sistema, ki ga sestavljajo mišice in kosti.
Bolezni v ortopediji so deformacije in patologije mišično-skeletnega sistema. In te deformacije imajo veliko različnih vzrokov. Telesne poškodbe, ki so posledica kakršnih koli okoliščin, prirojene patologije, dedne spremembe in deformacije, bolezni zaradi nepravilnega načina življenja ali prekomernega fizičnega napora. Ker se vzroki za vse te bolezni med seboj razlikujejo, bodo metode njihovega diagnosticiranja in zdravljenja različne.
Ortopedija tesno sodeluje tudi z drugo znanstveno medicinsko disciplino – medicino športa. Tu se upoštevajo in preučujejo spremembe, ki se lahko pojavijo v človeškem telesu med izvajanjem katere koli športne vadbe. Namen tega: sestavljanje določenih skupin tveganja, ki bodo vključevale ljudi, ki med športom doživljajo odmerjene obremenitve, in razvoj posebnega kompleksa, povezanega s kategorijo fizioterapevtskih vaj, za zdravljenje določenih ortopedskih bolezni.
Edinstvenost medicinske discipline ortopedije je v uporabi medicinskih tehnik in posebne opreme, ki jih ni mogoče uporabiti na nobenem drugem medicinskem področju. Ortopedija je tista, ki za zdravljenje uporablja ortoze (posebne pripomočke, ki jih nosimo na udih za izboljšanje funkcionalnosti ali odpravo deformacij, na primer stezniki različnih vrst in oblik) in proteze (modeli katerega koli dela telesa ali okončin, ki se namestijo na na mestu po poškodbah ali hudih boleznih za delno ali popolno obnovitev funkcij).
Ko govorimo o ortopediji, ne moremo omeniti njenega pomembnega oddelka - otroške ortopedije. Ker je otrokovo telo, vključno z mišično-skeletnim sistemom, v stalnem razvoju in rasti, zdravljenje vseh deformacij in patologij poteka v skladu s to značilnostjo.
V bistvu imajo vse ortopedske bolezni in odstopanja izrazite simptome, ki so vidni s prostim očesom. In vedno lahko vizualno določite in dobite idejo o standardnih odstopanjih človeškega mišično-skeletnega sistema.
Bolezni v ortopediji so: različni izpahi, burzitis (vnetje sluznice ob sklepnem predelu), ankiloza (negibnost v sklepih), hemartroza (krvavitev v sklepno votlino), ploska stopala in deformacije sklepov nog ali rok. , ploska noga, petni trni, tortikolis, skolioza in ukrivljenost hrbtenice, osteomielitis (vnetna okužba v kosteh), zlomi, poškodbe notranjih organov (različne poškodbe v prsni votlini), modrice, travmatični šok in travmatska amputacija.
Vse te bolezni se lahko kažejo z bolečino v sklepih (akutna bolečina ali bolečina, vlečenje), kot otekanje ali otekanje v sklepih, nezmožnost pasivnih in aktivnih gibov. Pri zunanjih deformacijah, kot je plosko stopalo ali skolioza, so vidni simptomi - del stopala je obrnjen navznoter, hrbtenica je ukrivljena (poleg tega je lahko ukrivljena po ravnini ali pa je voluminozna, štrleča navzven (grba) oz. potopljen). Pri petnem trnu so simptomi tudi izraziti: bolečine v predelu pete in stopala med hojo ali pojav izboklin v predelu pete so neboleči. Z osteomielitisom se visoka temperatura dvigne, krvni testi pa kažejo visoko vsebnost levkocitov v njej.
Za diagnosticiranje ortopedskih bolezni se morate obrniti na specialista - ortopeda. Glavne diagnostične metode v ortopediji so splošni pregled bolnika, palpacija predelov, kjer je lokalizirana bolečina, zbiranje podatkov o bolezni z izpraševanjem bolnika in radiografija, ki vedno pokaže notranje ortopedske deformacije ali spremembe na mišično-skeletnem sistemu bolnika.
Skoraj vse preventivne metode v ortopediji so usmerjene v preprečevanje bolezni skeletnega in sklepnega sistema človeka, torej v preprečevanje obrabe mišično-skeletnega sistema.

Te metode vključujejo: uravnavanje telesne teže osebe, izogibanje telesnim preobremenitvam celotnega motoričnega aparata, preventivno preventivne akcije(na primer uporaba zaščitnih pripomočkov med športom (nošenje ščitnikov za kolena, komolce, zaščitne čelade itd.), terapevtske vaje, zdraviliško zdravljenje, fizioterapija, masaže, pravočasno odkrivanje patologij in njihovo zdravljenje v zgodnjih fazah razvoja, nošenje ortopedski vložki(z nagnjenostjo k ortopedskim boleznim nog) in preprečevanje nalezljivih bolezni, ki lahko povzročijo zaplete na človeškem mišično-skeletnem sistemu (tonzilitis, gripa, bruceloza, gonoreja itd.).
Ena glavnih metod preprečevanja ortopedskih bolezni je zdrav način življenja in prehrana ljudi. Običajno morate vedno vzdrževati dieto (vitamini in minerali), plesati od otroštva, da razvijete mišično-skeletni sistem s pomočjo običajne telesne dejavnosti (telesna vzgoja in pogosta izpostavljenost svežemu zraku).
Zdravljenje v ortopediji lahko razdelimo na dve glavni vrsti - konzervativno in operativno. Najpogosteje se zdravljenje začne s konzervativnimi metodami. Sem spadajo: pregledi ortopeda, različne manipulacije (subkutane, intravenske in intramuskularne injekcije, kapalno dajanje zdravil, intraosalno dajanje zdravil itd.), razne tako imenovane blokade (radikularne, paravertebralne, blokade pri različnih boleznih sklepov in kosti, prevodna krožna blokada), masaže, manualna terapija, fizioterapevtske vaje (individualne ali skupinske z zdravnikom), terapija prsnega koša, kisikovo-ozonska terapija in morebitne fizioterapevtske metode (magnetna in laserska terapija, elektroforeza, bioelektrična ali vakuumska masaža, UHF, ultrazvok). ).
Operativno zdravljenje se uporablja v primerih, ko konzervativno zdravljenje ne daje pozitivnih rezultatov ali v primerih poškodb, ki zahtevajo kirurški poseg. Te metode zajemajo: vse vrste kirurških posegov (od izkoščevanja do amputacije), primarno kirurško zdravljenje ran pri poškodbah, previjanje ran, preveze in imobilizacija.
6669 0
Bolezni mišično-skeletnega sistema pri odraslih mestnih prebivalcih zasedajo eno vodilnih mest po razširjenosti, njihove socialne posledice (začasna invalidnost in invalidnost) pa presegajo tuberkulozo, bolezni živčnega sistema in čutil, bolezni dihal in prebavnega trakta. organov. Po uradnih statističnih podatkih je bila razširjenost bolezni mišično-skeletnega sistema leta 2008 131,3 primera na 1000 odraslih.
Prijave zaradi bolezni mišično-skeletnega sistema in vezivnega tkiva predstavljajo 8-10 % vseh obiskov v ambulantah in do 30 % števila obiskov pri kirurgih. Posebne študije, ki jih je izvedel Ruski raziskovalni inštitut za travmatologijo in ortopedijo. R. R. Vreden v več mestih Ruske federacije je pokazala, da se pogostost bolezni mišično-skeletnega sistema giblje od 102 do 250 primerov na 1000 odraslih prebivalcev. Najpogosteje med temi boleznimi so osteohondroza in spondiloza, deformirajoča artroza, miozitis in periartritis (tabela 1).
Tabela 1. Pogostnost bolezni mišično-skeletnega sistema glede na spol (na 1000 prebivalcev)
|
Bolezen |
moški |
ženske |
Skupaj |
|
Deformirajoča artroza | |||
|
Osteohondroza, spondiloza | |||
|
periartritis | |||
|
sinovitis, burzitis | |||
|
tendovaginitis | |||
|
Bolezni rok | |||
|
Petni trni | |||
|
ploska stopala | |||
Ženske trpijo zaradi bolezni mišično-skeletnega sistema nekoliko pogosteje kot moški.
Kljub dejstvu, da številni znanstveniki menijo, da so bolezni mišično-skeletnega sistema del starejših, je bilo dokazano, da med 20-29-letniki 3% trpi za temi boleznimi, do 30-39 let pogostnost ortopedskih obolenj se poveča za 2,5-krat, do V starosti 40-49 let pa se še podvoji (tabela 2).
Tabela 2. Pogostnost ortopedskih bolezni po starosti (na 1000 prebivalcev)
|
Bolezen |
Starost, leta |
Povprečje |
||||||
|
70 in več |
||||||||
|
Deformirajoča artroza | ||||||||
|
Osteohondroza, spondiloza | ||||||||
|
Artritis (vključno z revmatoidnim) | ||||||||
|
periartritis | ||||||||
|
sinovitis, burzitis | ||||||||
|
Epikondilitis, stiloiditis, trohanteritis | ||||||||
|
tendovaginitis | ||||||||
|
Bolezni rok | ||||||||
|
Petni trni | ||||||||
|
ploska stopala | ||||||||
Podane stopnje incidence so izračunane na podlagi podatkov 3-letnih obiskov. Z zdravstvenimi pregledi ugotovljena incidenca je bila 161,6 primera na 1000 prebivalcev, starejših od 14 let. Zdravniški pregledi so odkrili veliko število bolezni, ki niso bile klinično izražene ali zaradi katerih bolniki niso iskali zdravniške pomoči (ploska stopala, petni trni, deformirajoča artroza).
Bolezni kosti, mišic in sklepov, registrirane v poliklinikah letno, predstavljajo le 36,3% dejanske incidence mišično-skeletnega sistema.
Med vzroki začasne invalidnosti v Ruski federaciji leta 2001 so bolezni mišično-skeletnega sistema predstavljale 11,2%, trajanje invalidnosti pa je 128,1 dni na 100 delavcev, v povprečju 15,6 dni na bolnika.
Začetna stopnja invalidnosti za te bolezni je 2,8 na 10.000 delavcev, število invalidov pa doseže 10,9 na 10.000 prebivalcev. Hkrati več kot polovica (51,4 %) invalidov postane popolnih invalidov (I-II skupina invalidnosti).
Večina bolnikov (96,5 %) uporablja ambulantno oskrbo, katere organizacija v veliki meri določa izid bolezni.
Trenutno se bolniki z boleznimi mišično-skeletnega sistema obračajo na zdravnike različnih specialnosti: kirurge (41,4%), nevropatologe (21,4%), splošne zdravnike (14,6%) in druge specialiste. Pogosto se bolniki z isto boleznijo zdravijo pri različnih specialistih. Tako se 31,5 % bolnikov z deformirajočo artrozo zdravi pri kirurgih, 34,9 % pri fizioterapevtih,
18,4 % nevrologov, 12,3 % internistov in 2,9 % drugih specialistov. Zato je delež bolnikov z neopredeljeno diagnozo, premalo pregledanih in z nepopolno ali nepravilno predpisanim zdravljenjem precej visok. Na primer, v štirih letih od trenutka stika s kliniko 96,5% bolnikov z deformirajočo artrozo, 31,3% bolnikov z osteohondrozo in spondilozo, 94,8% bolnikov z revmatoidnim artritisom, 92,1% bolnikov s ploskimi stopali ni bilo rentgensko pregledanih. .. V treh letih je le 39,9% bolnikov z deformirajočo artrozo prejelo fizioterapijo, 19,6% vadbeno terapijo in 1,8% masažo; med bolniki z osteohondrozo in spondilozo so bile fizične metode zdravljenja predpisane le 35,5%, vadbena terapija - 16,2%, masaža - 7,3% bolnikov. 0,6% bolnikov z ortopedskimi boleznimi je bilo na dispanzerskem opazovanju.
Nekatere bolnike z boleznimi organov gibanja zdravijo zdravniki revmatoloških in artroloških ordinacij: z revmatoidnim artritisom, Bechterewovo boleznijo, deformirajočo osteoartrozo s poškodbo velikih sklepov. V teh prostorih je priporočljivo koncentrirati bolnike s "svežimi" boleznimi, v prisotnosti aktivnega vnetnega procesa, ki potrebujejo nekirurško zdravljenje z zdravili. V prihodnosti, ob prisotnosti ali grožnji ortopedskih posledic (degenerativno-distrofične spremembe v mišično-skeletnem sistemu, deformacije sklepov), je priporočljivo napotiti bolnika na nadaljnje opazovanje k specialistu ortopedu. Za organizacijo ambulantne ortopedske oskrbe odraslih v obliki ortopedskih sob v poliklinikah je potrebno 1,7 zdravniških mest na 100.000 odraslih prebivalcev. Če je v APU oddelek za travmatologijo in ortopedijo, je priporočljivo ločiti imenovanje ortopeda od sprejema žrtev s poškodbami.
Ortopedska pisarna (recepcija) je specializiran strukturni oddelek poliklinike za odrasle, kjer se rešujejo naslednje naloge: prepoznavanje in zagotavljanje kvalificirane specializirane medicinske in diagnostične oskrbe bolnikov z boleznimi mišično-skeletnega sistema; dispanzersko opazovanje bolnikov; pregled delovne sposobnosti; izvajanje preventivnega zdravljenja; navezovanje povezav in stikov pri delu z zdravniki otroških ortopedskih sob, revmatoloških sob, travmatoloških centrov, poklicnimi patologi, MSEC.
V skladu z navedenimi nalogami ortoped opravlja:
V ortopedski ordinaciji za odrasle se zdravijo bolniki z naslednjimi boleznimi:
1) bolezni mišic in kit - tendovaginitis roke, prstov, stopal; gangliji na roki in nogi: burzitis; sinovitis; stenozirajoči ligamentitis, de Quervainova bolezen; Dupuytrenova kontraktura;
2) bolezni hrbtenice - spondilitis; spondilartroza; deformacijska spondiloza; ankilozirajoči spondilitis (Bekhterevova bolezen); Scheuermannova bolezen - maj;
3) bolezni sklepov - deformirajoča artroza, artritis; periartritis; ortopedske posledice revmatoidnega artritisa; Hoffova bolezen; hondromatoza sklepov;
4) benigni tumorji kosti in mehkih tkiv;
5) prirojene deformacije mišično-skeletnega sistema;
6) deformacija zaradi bolezni možganov ali hrbtenjače - Littleova bolezen; Friedreichova bolezen; ortopedske posledice poliomielitisa;
7) deformacija zaradi kršitve statike - skolioza, varusna in valgusna ukrivljenost okončin; ploska stopala, petni trni;
8) posledice poškodb mišično-skeletnega sistema - kontrakture, lažni sklepi, nezdruženi zlomi, osteomielitis.
Zdravnik ortopedske ordinacije pri zdravljenju bolnikov uporablja nekirurške metode zdravljenja: blokade, punkcije, fizioterapijo, vadbeno terapijo, masažo, mavčne povoje. Za kirurške posege je potrebna čista operacijska dvorana. Če ni mogoče dodeliti ločene operacijske sobe, lahko uporabite čisto (načrtovano) operacijsko sobo kirurškega ali travmatološkega oddelka poliklinike.
Ortoped poliklinike za odrasle lahko izvede, da zagotovi dodatne storitve dispanzersko opazovanje bolnikov naslednjih skupin.
Skupina I - zdravi posamezniki brez pomembnih bioloških in socialnih dejavnikov tveganja. Opazuje jih okrožni terapevt ali zdravnik v trgovini na delovnem mestu. Zanje se izvajajo ukrepi za preprečevanje bolezni kosti, mišic in sklepov; propaganda Zdrav način življenjaživljenja in aktivne rekreacije.
Skupina II - praktično zdravi, vendar obstaja tveganje za razvoj bolezni mišično-skeletnega sistema (pretekle bolezni, poškodbe, povečano tveganje za bolezni ali poškodbe pri delu ali doma). Potrebujejo letni specialistični pregled pri kirurgu ali ortopedu, racionalno zaposlovanje, posvete o medicinska prehrana, uporaba protetičnih in ortopedskih izdelkov itd.
V skupini I in II dispanzerske registracije je 89,1% odraslih prebivalcev.
Skupina III (9,1%) - osebe z manifestacijami bolezni mišično-skeletnega sistema v fazi kompenzacije: z začasno invalidnostjo (ne več kot enkrat na dve leti s trajanjem invalidnosti do 3 tedne), s posledicami poškodb ( po diafiznih in intraartikularnih zlomih dolgih kosti, zlomih hrbtenice, poškodbah vezi in kit), po končanem zdravljenju. Potrebujejo sistematično spremljanje ortopeda (predpisovanje doziranih obremenitev, vadbene terapije, masaže, fizioterapevtskih postopkov; spremljanje skladnosti s terapevtskimi ukrepi med poslabšanji), zdraviliško zdravljenje in zaposlitev.
Skupina IV (1,1%) - ortopedski bolniki s subkompenziranim potekom bolezni: rahle funkcionalne omejitve, poslabšanja (do trikrat na leto), začasna invalidnost (letno v trajanju do 3-4 tedne), zapoznela konsolidacija, gnojni, trombembolični in drugi zapleti. Potrebujejo podaljšanje zdravljenja, spremembo kraja dela, poklica ali položaja. Kontrolni pregledi - 2x letno.
Skupina V (0,6%) - bolniki v fazi dekompenzacije ortopedske bolezni (močno zmanjšanje funkcij mišično-skeletnega sistema, dolgotrajna invalidnost, več kot trikrat na leto v 1-1 1/2 mesecih z vsakim poslabšanjem), invalidnost. Kontrolni pregledi - 3-4 krat letno.
Bolniki skupin IV in V dispanzerske registracije morajo organizirati intenzivno kirurško in nekirurško rehabilitacijsko zdravljenje z uporabo celotnega arzenala sredstev in metod rehabilitacije.
Na delovno mesto zdravnika ortopeda se imenuje specialist, ki je bil usposobljen za zdravljenje poškodb in bolezni gibalnega sistema. Ortoped je podrejen vodji polikliničnega oddelka in glavnemu ortopedu-travmatologu okrožja (mesta), deluje v tesnem stiku z lokalnimi terapevti, kirurgi, revmatologi, artrologi, poklicnimi patologi, pediatričnimi ortopedi, zdravniki najstniških sob. Ortopedu sta dodeljeni dve mesti medicinske sestre. Njegova obremenitev na recepciji je 6 oseb na uro. Trajanje delovnega dne je 5 ur in pol (kot zdravnik, ki opravlja izključno ambulantne preglede).
V ortopedski ordinaciji za odrasle se vodi naslednja osnovna dokumentacija: ambulantna anamneza, dispanzerski karton (f. 30), operacijski dnevnik, dnevnik dela o mavcu, dnevnik bolniških odsotnosti, dnevnik CEC, dnevnik hospitalizacije, dnevnik invalidnosti, dnevnik posvetovanja (za paciente, ki živijo zunaj območja storitve poliklinike in so enkrat obiskali ortopeda za posvet), register preventivnega dela, register sanitarnega in izobraževalnega dela.
Glavni zdravnik poliklinike, ki ima ortopedsko ordinacijo, zaprosi komisijo za zdravje, da polikliniki zagotovi dodatnih 0,5 stopnje metodologa vadbene terapije in masažnega terapevta ter dodatno količino rentgenskega filma.
Ortopedu so dodeljeni tri dni na mesec za izvajanje organizacijskega, metodološkega in preventivnega dela v regiji. V teh dneh ortoped obiskuje otroške ortopedske sobe, analizira incidenco gibalnih organov pri delavcih v industrijskih podjetjih v regiji, obiskuje podjetja, dela na MSEC za pridobivanje in analizo podatkov o invalidnosti zaradi ortopedskih bolezni.
Analiza dela ortopedskih prostorov je pokazala njihovo visoko učinkovitost. To se je odrazilo v zmanjšanju povprečnega trajanja začasne invalidnosti (v primerjavi s tem indikatorjem pri zdravljenju kirurgov) s 14,5 na 11,3 dni (z deformirajočo artrozo - s 16,9 na 14,5, s periartritisom - s 13,3 na 12,1, z epikondilitisom - od 14,6 do 12,5, s stenozirajočim ligamentitisom - od 23,9 do 14,8 dni). Stopnja primarne invalidnosti se je znižala s 3,9 na 3,5 na 10.000 delavcev in uslužbencev. Bistveno izboljšana kakovost diagnostike. Fiziofunkcionalno zdravljenje je prejelo 75-80% bolnikov, 10% bolnikov je bilo pod dispanzerskim nadzorom.
Travmatologija in ortopedija. N. V. Kornilov