ドラダは、文字通りの意味で海の金魚です。「ドロ」は...


骨切り術は、解剖学的に正しい骨の位置および/または形状を復元し、それによって筋骨格系の支持および運動機能を正常化する外科手術です。
本質的に、骨切り術は骨の厳密に定義された領域で実行される人工骨折です。
それぞれの特定の状況の特徴に応じて、このような手術は軟部組織を取り除いた骨に対して行うこともできます(観血的骨切り術)、または皮膚や筋肉を切除せずに、外傷の少ない方法で行うこともできます(閉鎖的骨切り術)。 最初の方法は、すべての外科医の操作の精度がより高いことが保証されるため、ほとんどの人工骨折にとって依然として好ましい方法です。
必要なラインに沿って骨折を行い、破片の形成を防ぐために、手術された骨には事前に数カ所に穴あけが行われます。 このような準備により、手術の目的に応じて骨折の方向と位置を制御することが可能になります。
骨折後、外科医は骨片をモデル化し、必要な方法で位置決めしてから固定します。 正しい位置で特別な構造 - ネジ、編み針、プレート、またはその他の整形外科用器具。
骨切り術は麻酔を使用して行われますが、特定の麻酔方法(局所麻酔または全身麻酔)の選択は医師に任されています。
医学的理由ではなく、足が短すぎるために心理的不快感を感じる患者の希望に応じて、下肢の骨を伸ばす手術も行われることがあります。
観血的骨切り術と観血的骨切り術の違いに加え、この整形外科手術は骨折の方向と目的によって次のように分類されます。
 人工骨折の方向は次のとおりです。
人工骨折の方向は次のとおりです。
骨折の方向は事前に計算されており、最小限の外傷で手術の効率が最大になる方向が優先されます。
骨切り術には、その意図された目的に基づいていくつかの種類があります。
湾曲が観察される骨の領域、変形の程度、その他の要因に応じて、いくつかの種類の手術を組み合わせた複合骨切り術を実行できます。 したがって、場合によっては、下肢の支持機能を改善するには、骨の変形領域を除去し、その後四肢を長くすることが必要になる場合があります。
骨切り術が禁忌となる状況は次のとおりです。
 骨切り術を処方するかどうかは、次の場合に個別に決定されます。
骨切り術を処方するかどうかは、次の場合に個別に決定されます。
リストに挙げたそれぞれの状況において、医師は外科的介入の適否に焦点を当て、患者にとってのリスクと利益を比較検討した後でのみ、手術の必要性、または別の治療/矯正方法の選択を決定します。
手術を処方して実行する前に、患者は以下を含む包括的な検査を受けます。

さらに、手術の正確な日付を設定する際、患者には準備段階での推奨事項のリストが与えられます。 その中には、アスピリンやヘパリンを含む薬の服用をやめる、アルコール飲料や喫煙をやめるなどが含まれます。骨切り術の12~16時間前には、飲食をやめなければなりません。
重要: たとえ重要でないと思われる場合でも、診察中に特定の健康状態について医師に知らせる必要があります。 過去に心臓、肝臓、呼吸器系の病気を患ったことがある場合は、処方の調整が必要となり、望ましい鎮痛法の選択に影響を与える可能性があります。
手術後のリハビリテーションは1か月から6か月続きますが、その期間は手術の複雑さの程度によって異なります。 個々の特性患者の健康状態と新しい骨組織の形成の強さ。
ほとんどの場合、骨接合(骨片の固定)中に取り付けられる固定装置は、石膏ギプスの着用を避けるのに十分です。 この包帯は手術後の最初の数日間は適用でき、その後は取り除きます。 例外は、骨の比較的狭い領域で複数の骨折が生じる複雑な骨切り術の場合です。 この状況では、数週間または数か月間ギプスを着用する必要がある場合があります。
 また、手足を伸ばす場合、患者は骨格の牽引や整形外科用器具の装着が必要になります。 最初のケースでは、荷物を吊り下げた手術肢を特別な三脚の上に置きます。 負荷のサイズと牽引時間は個別に割り当てられます。
また、手足を伸ばす場合、患者は骨格の牽引や整形外科用器具の装着が必要になります。 最初のケースでは、荷物を吊り下げた手術肢を特別な三脚の上に置きます。 負荷のサイズと牽引時間は個別に割り当てられます。
整形外科用装置を装着すると、手術した骨にかかる力を段階的かつ制御可能に調整できます。 この方法の利点は、手術後数日後には患者が自力で動けるようになることです。 これにより、長期のベッド上安静に伴う健康リスク(停滞、筋肉の萎縮過程など)が軽減されます。
手術ミスは合併症のほんの一部を占めます (さまざまな推定によると、悪影響の総数の 1.2% から 3%)。 それ以外の場合はすべて、回復期間中の推奨事項の不遵守によって合併症が発症するか、医師の処方箋を自己修正したり、処方箋を完全に無視したりした結果として合併症が発症します。
最も一般的な望ましくない結果は次のとおりです。
合併症の可能性を最小限に抑えるために、術後初期には薬物治療が処方され、後期には理学療法、マッサージ、運動療法、スパトリートメントなどが処方されます。
骨折後に専門家の助けが得られないと、骨は間違った形状や位置になってしまいます。 この処置の本質は、病気の骨を骨折し、特別なプレートまたは他の器具を使用して固定し、骨が一緒に成長して自然な形状になるようにすることです。 骨切り術は次の目的を達成するために使用されます。
手術の目的に応じて、骨切り術の対象は変わります。 たとえば、支持機能を回復するために、この手順は股関節に対して実行されます。
矯正骨切り術は、特に病気や怪我の後に手足の位置、形状、機能を回復することを目的としています。
この手術の準備プロセスには広範な X 線撮影が含まれ、その間に整形外科医は矯正可能な領域の写真をさまざまな角度から撮影します。 したがって、彼は作戦を実行するための最適な戦術を選択します。
矯正を受ける骨構造は、手術中に整形外科医によって人工的に破壊され、その後、必要な角度、必要な位置に固定されます。 骨が正しく成長するために、特別なプレートなどを使用します。 特別な手段、スポークやボルトなど。 最新の技術のおかげで、隣接する関節の拘縮などの合併症を避けるために、石膏は適用されません。
リハビリテーションは、手術が行われた体の部位によって異なります。たとえば、膝関節の矯正骨切り術には 12 週間のリハビリテーションが必要です。 さらに、骨は最初の2か月で一緒に成長し、残りの時間で必要な強度を獲得します。 この期間中、体の手術部位へのストレスは排除されます。
矯正骨切り術は骨折の変形癒合の場合に適応となります。 さらに、次のような病気が考えられます。
さらに、この手術は、関節を人工関節に置き換える必要性を遅らせるため、およびプロテーゼを調整するために行われます。
骨切り術は、腎臓や肝臓の病気、障害のある場合には禁忌です。 心血管系。 急性疾患だけでなく、慢性疾患が悪化している場合には施行できません。 化膿性疾患を患っている人には骨切り術を行ってはいけません。
この手術は複雑で非常に危険です。 次のような合併症が発生する可能性があります。
この手術は設備の整った医療センターでのみ行われます。 それを実行するには、医師の特別な経験が必要です。 矯正骨切り術の料金は、手術の性質と複雑さによって異なります。
骨切り術は外科手術であり、その本質は「人工骨折」を作成することです。 手術中、骨は 2 つの部分に切断されます。 この後、骨片は希望の方向に移動され、解剖学的に有利な位置に固定されます。
脛骨の骨切り術。
臨床現場では、骨切り術は下肢の軸変形およびねじれ変形を矯正するために最もよく使用されます。 このような手術は、股関節形成不全、脚長差、扁平足などに対して行われます。、外反母趾、上肢と背骨の湾曲。 外科的介入中、外科医は長い管状の骨、椎骨、骨盤、または足の骨を切断することがあります。

骨切り術の主な目的は、関節にかかる負荷の分布を修正することです。 医師は手術の助けを借りて、関節の正常な機能状態を回復したり、損傷した部分を「解放」したりすることができます。
手術中、外科医はのこぎり、ドリル、またはノミを使用して骨を部分に分割します。 彼らは明確な術前計画に従ってすべての操作を実行します。 手術の準備中に、医師は既存の欠陥を修正するための最適な計画を作成します。 当然のことながら、そのような戦術により、機能的に良好な結果を達成することができます。
ビデオは英語ですが、非常に有益です。
骨切り術中、外科医は健康な関節に触れません。 これにより、その機能を維持し、滑膜腔の開口に伴う合併症を回避することができます。 関節が損傷した場合、骨の位置を変えることで破壊を遅らせることができます。 たとえば、骨切り術は変形性関節症の発症を遅らせ、関節の手術を 10 ~ 15 年遅らせることができます。
重度の変形性関節症や靱帯の弱さがある場合、骨切り術だけでは十分ではありません。 したがって、望ましい効果を達成するために、医師は靭帯の再建手術、関節固定術、またはその他の操作でそれを補います。
例えば、扁平足の場合、足の矯正骨切り術は、長い足底靱帯の形成手術や距骨下関節の関節固定術と組み合わされることがよくあります。
術前の準備中に、医師は患者を検査し、患者にとって最適な治療計画を選択します。 この後、専門家は患者自身と調整する必要があります。 手術の前に、一人一人が精密検査を受けます。
必要な分析と研究のリスト:

検査が綿密であればあるほど、合併症のリスクは低くなります。
手術を待っている間、医師は患者に次のようにアドバイスします。 特別な練習。 それらは筋肉を伸ばして強化するのに役立ち、術後の拘縮の出現を回避することができます。
重度の肥満患者の手術を拒否する医師もいます。 その理由は、術中のリスクが高く、リハビリテーションが困難であり、合併症が発生する可能性が高いためです。 このような患者は通常、体重が減少した後に手術を受けます。
患者は手術の1日前に入院する。 そこで彼は主治医とコミュニケーションを取り、麻酔と外科的介入に対するインフォームドコンセントに署名します。 その後、患者は必要な薬を処方され、医療スタッフの監督の下で服用します。
手術の前夜は食事を禁止されます。 朝になると、彼はすべての宝石を外すように言われます。 手術の直前に、患者は滅菌服に着替えて手術室に運ばれます。
骨切り術は全身麻酔または局所麻酔下で行うことができます。 痛みを軽減する方法の選択は、手術の範囲、患者の全身状態、その他の要因によって異なります。
手術は軟組織を層ごとに切除することから始まります。 目的の骨にアクセスできたら、外科医はそれを鋸で切ります。 この後、外部固定システム(イリザロフ装置)または内部固定システム(骨プレート、ネジ)を使用して骨片を固定します。 傷を縫合する前に、医師は対照 X 線検査を行うことがよくあります。 骨が正しく固定されていることを確認する必要があります。手術時間は60分から120分程度です。
手術後は3〜7日間入院します。 術後は定期的に傷の治療を受け、鎮痛剤の投与、抗生物質の投与、血栓塞栓性合併症の予防が行われます。 医療スタッフは、患者ができるだけ早くベッドから起き上がるよう努めます。
退院後、患者は自宅に帰ります。 そこで彼は医師から処方された薬を飲み続けています。 彼は松葉杖の助けを借りて歩き回ります。 患者の縫合糸は手術後 10 ~ 14 日後に除去されます。 骨切り術後は完全なリハビリテーションを受けなければなりません。

骨を鋸で切ることは、かなりの危険を伴う重大な手術です。 望ましくない合併症は、操作中、またはすでに回復期間中に発生する可能性があります。 それらの多くは治療が困難です。
表 1. 考えられる合併症
| 理由 | 治療と結果 | |
| 骨の結合不全 | 喫煙、骨への血液供給不足、骨粗鬆症、重篤な付随疾患 | 癒合不全が発生した場合、患者は再手術とその後の長期リハビリテーションを必要とします。 |
| 悪質な結合 | 手術中の骨片の不適切な固定 | 欠陥は別の操作でのみ除去できます。 |
| 近くの関節の機能不全 | 不適切なリハビリテーションまたはその完全な欠如 | ほとんどの場合、関節機能は理学療法によって回復できます。 |
| コンパートメント症候群 | 外科手術中の止血帯による筋肉の圧迫 | 病状は特定の医薬品の助けを借りて保守的に治療されます。 で 重症の場合患者は手術を受ける - 筋膜切開術 |
| 神経損傷 | 外科医の不注意または特定の患者の神経の「非標準的な」位置 | 損傷した神経の完全性と機能を回復することは不可能です |
| 感染性合併症 | 手術中の感染、または術後の創傷ケアの規則に従わなかった | 抗生物質で治療します。 重症の場合は再手術が必要になる場合があります |
| 血栓塞栓性合併症 | 抗凝固剤の不適切な処方、着用拒否 圧縮ストッキング、後期動員 | 血栓症の治療には、大量の抗凝固剤と抗血小板剤が使用されます。 |
残念ながら、多くの病気は矯正骨切り術でしか治療できません。 これは、股関節の先天性形成異常、下肢の O 字型および X 字型変形、重度の後弯症、前弯症、側弯症に当てはまります。 しかし、扁平足や外反母趾の治療では、骨切り術を他の種類の介入で置き換えることができます。 唯一の問題は、効果が低くなる可能性が高いことです。

骨切り術が一番 効果的な方法筋骨格系の多くの疾患の外科的治療。
膝骨切り術は、変形性膝関節症がある場合に使用されます。 早期、膝関節の片側のみを損傷しました。 骨切り術は、体重を関節の損傷側から移動させることにより、損傷を受けた膝の負担を軽減し、機能を大幅に改善することができます。
変形性関節症は、膝と下肢の骨が適切に配置されていない場合に発症することがあります。 これにより、膝の内側 (内側) または外側 (外側) にさらなるストレスがかかる可能性があります。 時間の経過とともに、この追加の圧力により、骨を保護する滑らかな軟骨がすり減り、膝に痛みや摩擦が生じる可能性があります。
(左) 健康な軟骨組織を備えた正常な膝関節。 (右) 膝関節の片側のみを損傷した関節症。
膝骨切り術には 3 つの目的があります。
自分自身の膝の解剖学的構造を保存することで、骨切り術が成功すると、関節置換術の必要性を数年間遅らせることができます。 もう 1 つの利点は、骨切り術後の身体活動に制限がないことです。激しい運動など、好きな活動に快適に参加できます。
たとえば、骨切り術後の痛みは、部分的または全膝置換術と比べて予測可能ではありません。 骨切り術後は足に体重をかけることができないため、膝の部分置換術よりも回復に時間がかかります。
場合によっては、骨切り術により、その後の膝関節置換術がより困難になる可能性があります。
骨切り術による回復は、通常、痛みと脚に体重をかけることができないため、部分的な膝置換術よりも困難です。
全膝関節形成術と部分膝関節置換術の結果が非常に良好であるため、膝骨切り術はあまり一般的ではなくなりました。 ただし、多くの患者にとっては良い選択肢です。
手順
ほとんどの場合、膝関節炎に対する骨切り術は、アライメントを修正するために脛骨 (脛骨) で行われ、膝の内側に非常に重点が置かれます。

(左) この健康な膝の X 線写真は、脛骨と大腿骨の間の正常な空間を示しています。 (右) この X 線写真では、変形性関節症が損傷しています。 内側部分膝 脛骨と大腿骨が擦れて痛みが生じます(緑色の矢印)。
この手順では、膝の健康な側の下、下腿の外側から骨のくさびが除去されます。 外科医はウェッジを閉じると、脚をまっすぐに伸ばします。 これにより、膝の健康な側の骨が互いに近づき、関節炎のある側の骨の間により多くのスペースが生じます。 その結果、膝はより均等に体重を支えることができ、患側への圧力が軽減されます。

脛骨骨切り術では、脚をまっすぐにするためにくさび状の骨が取り除かれます。
脛骨骨切り術は 1950 年代後半にヨーロッパで初めて行われ、1960 年代に米国にも伝わりました。 この手術は「脛骨高位骨切り術」と呼ばれることもあります。
大腿骨骨切り術も同じ技術を使用して行われます。 通常、膝のアライメントを矯正するために行われます。
膝骨切り術は、40 歳から 60 歳までの治療を求める中程度の体重の活動的な患者に最も効果的です。 このような候補者は膝の片側のみに痛みがあり、膝蓋骨の下には痛みがありません。 膝の痛みは主に活動によって引き起こされ、長期間持続する必要があります。
受験者は膝を完全に伸ばし、少なくとも 90 度まで曲げることができなければなりません。
関節リウマチの患者は骨切り術の対象者としては適していません。 整形外科医は、膝骨切り術があなたに適しているかどうかを判断するのに役立ちます。
ほとんどの場合、手術当日に入院することになります。
処置の前に、麻酔科の医師があなたの状態を評価します。 医師はあなたの病歴を確認し、麻酔の選択について話し合う必要があります。 麻酔は全身麻酔(眠っている状態)か、背中に注射する(意識はあるが、腰から下はしびれている)のどちらかです。
膝の骨切り術の手術時間は通常1~2時間です。
外科医は膝の前部を膝蓋骨の下から切開します。 ガイドワイヤーを使用して正しいウェッジサイズを計画します。 外科医はガイド ワイヤーに沿って骨を切断し、くさび状の骨を除去します。 くさびを除去することによってできたスペースを埋めるために骨をまとめます。 外科医は、脚が治癒するまでプレートを骨に固定する必要があります。
この最も一般的に使用される骨切り術は、ウェッジ閉鎖と呼ばれます。
くさび状の骨を除去した後、脛骨をプレートとネジで所定の位置に保持します。
場合によっては、骨を「閉じる」代わりに、くさび形の骨を「開いて」、スペースを埋めて言語異常の矯正に役立つ骨移植片を追加します。 この手順はウェッジを開くと呼ばれます。
ほとんどの場合、患者は手術後2〜4日間入院します。 この間、経過観察が行われ、鎮痛剤が投与されます。
手術後、外科医は骨が治癒するまでの保護のために膝を固定したりギプスをしたりすることがあります。
数週間松葉杖の使用が必要になる場合があります。
手術後約 6 週間後に、再診のために外科医の診察を受ける必要があります。 外科医が足の治癒具合を確認するために、X 線写真が撮影されます。 観察後、外科医は、いつ松葉杖の使用を中止するのが最も安全であるか、いつ完全なリハビリテーションを開始できるかを教えてくれます。
リハビリテーション中に、理学療法士は、活動的な状態を維持し、体力を回復するためのエクササイズを指導します。
3~6か月以内に完全な活動を再開できるようになります。
他の外科手術と同様、骨切り術にもリスクが伴います。 それぞれのリスクについてあなたと話し合って、起こり得る合併症を回避するための具体的な措置を講じるかどうかは、外科医の責任です。
リスクは低いですが、最も一般的な合併症は次のとおりです。
場合によっては、特に骨切り術が治癒しない場合には、2 回目の手術が必要になることがあります。
骨切り術は膝の痛みを軽減し、関節炎の進行を遅らせることができます。 これにより、患者は長年にわたってよりアクティブなライフスタイルを送れるようになる可能性があります。 多くの患者は最終的に膝関節全置換術が必要になりますが、骨切り術が必要になる場合もあります。 効率的な方法で交換が必要になるまでの時間を稼ぐためです。
著者について: アンドレイ・ステパノヴィッチプレート、ピン、デバイスのどれが優れていますか?
脚の形状を変更します。 下肢の機械軸の正常な位置の回復は、さまざまな方法で行うことができます。
変形を矯正するための一般原則は、骨を分割し、目的の位置に融合することです。 骨の交わる部分(人工骨折)を「人工骨折」といいます。 骨切り術。 骨固定といいます 骨接合。数十の骨切り術と数百の骨接合術があります。 現代の外傷学および整形外科では、下肢の形状を矯正するために、プレート、ロッド、デバイスという 3 つの主要なタイプの骨接合術が使用されています。 原則として、これらの各方法は軸の位置を変更できます。



結果の見かけの同一性にもかかわらず、これらの各方法には独自の長所と短所、長所と短所があります。 これらの各方法には特有の複雑な問題があります。 これについてさらに詳しく話しましょう。
今後を見据えて、プレートの主な、そしてほぼ唯一の利点は、外側から見えないことだとしましょう。 この手術は変形を矯正するために海外で頻繁に使用されているという事実にもかかわらず、多くの欠点、制限、および合併症があります。 手術自体は非常に複雑でトラウマ的なものです。 骨切り術や骨接合術を行うには大きな切開が必要です。

このような合併症には次のような名前が付けられます。 脛骨プラトーの骨折。 腓骨神経損傷; 手術領域の化膿; 過剰な修正、または逆に不十分な修正。 不安定な固定と二次的な変位。 深部静脈血栓症など。

また、プレートでは安定した固定が得られません。 手術後は2~3ヶ月間の制限療法が推奨されます。 同じ理由で、両足の手術は避けようとします。 したがって、両脚を矯正するには、数か月の間隔をあけて 2 回の手術が必要となります。 プレートを取り外す必要がある可能性があるという事実を考慮すると、少なくとも3つの手術についてすでに話しています。 矯正量には重大な制限があり(通常は 12 度以下)、内反(外反)変形の矯正と手足の延長を同時に行うことは不可能です。 追加要素修正(内側化、回転など)。 重大な欠点は、手術後の脚の形状を何らかの方法で変更したり「矯正」したりすることができないことです。 過剰な矯正、または逆に不十分な矯正、両側矯正で脚が非対称になる可能性があります。
この手法が人気がある理由を理解するのは困難です。 おそらく、これには歴史的なルーツ、海外の医学部の伝統、そして高価な医療製品や技術の販売への関心があると考えられます。 さらに、多くの国ではイリザロフ装置は普及しておらず、整形外科医はその利点と利点を理解できません。
この技術は、他の 2 つ (プレートとデバイス) に比べて最も普及していません。 疑いのない利点は安定した固定であり、これにより両肢を同時に手術できるようになり、早期の機能と摂食能力が保証されます。 この技術の本質は、大腿骨または脛骨の髄管に予備穴あけを行った後、適切な直径のピンをそれに挿入することです。
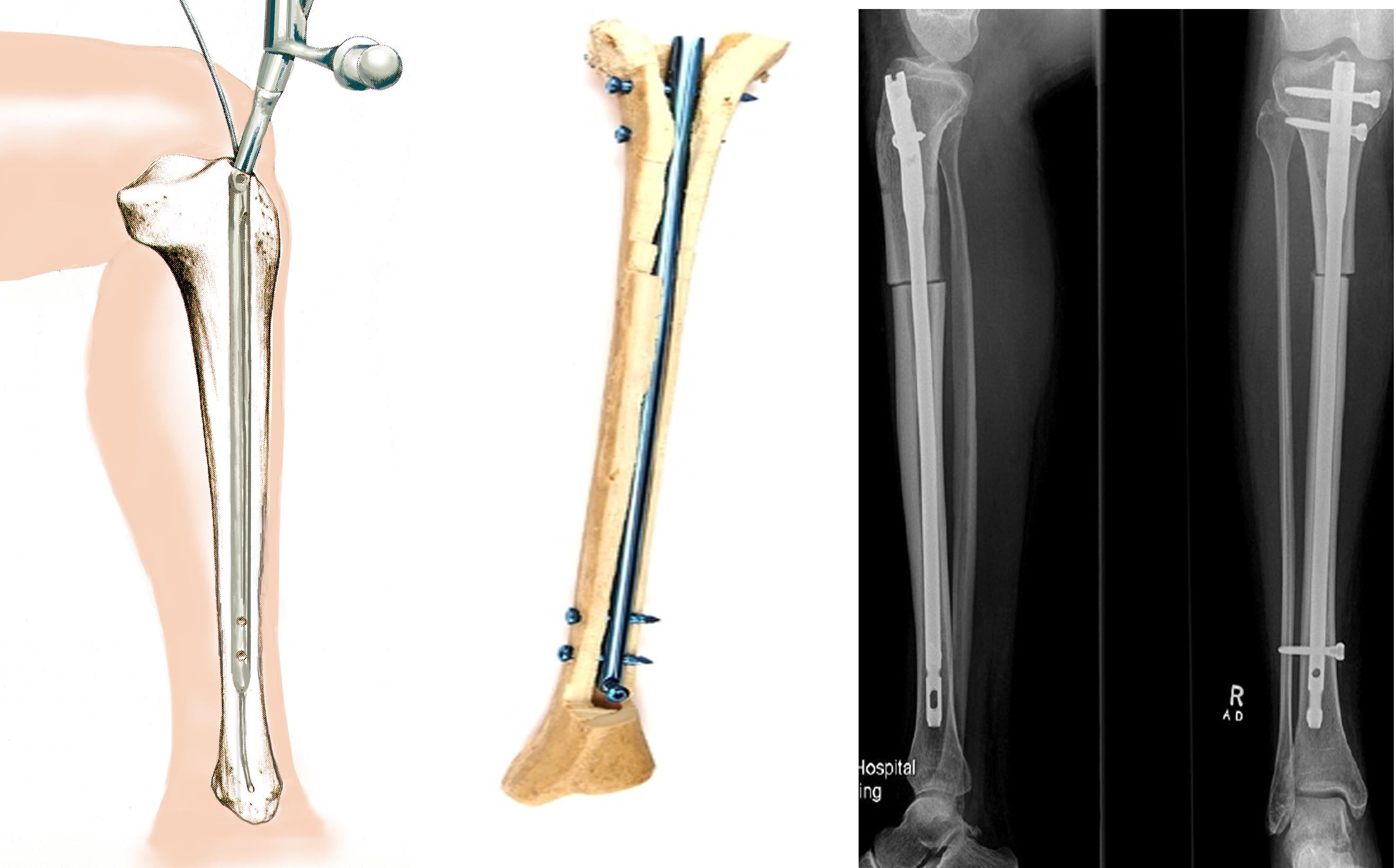
小さな切開からピンを挿入するという事実にもかかわらず、この技術は外傷性が低いとは言えません。 重篤な合併症を引き起こすリスクがあります。 たとえば、イリザロフ装置を使用する場合、炎症や化膿が局所的、表面的で容易に治癒できる場合、髄内骨接合術では化膿が髄管全体にプロセスを広げる恐れがあります。 また、両脚を対称的に矯正することは非常に困難です。 重要美容整形で。
重篤な合併症を発症するリスクを考慮すると、脚の形状の審美的な矯正にはこの技術はお勧めできません。 イリザロフ装置による長期間の固定が患者の生活の質を著しく低下させる場合、延長中にピンを使用することをお勧めします。
イリザロフ装置は、重度で複雑な四肢の変形を矯正するための最も一般的な方法です。 補正量や他の平面の変形補正には制限はありません。 角変形の除去と同時に、内側化、回旋を実行し、腓骨頭の亜脱臼を除去し、脚を長くすることもできます。 手術後数日以内には、手足に全体重がかかるようになります。
体外骨接合術で発生する主な合併症は、ワイヤーが出る部位の炎症です。 治療は難しくありません。 ワイヤー状骨髄炎の発生率は 1.5% を超えません。 という事実にもかかわらず、 炎症過程骨はすでに関与しており、このプロセスは本質的に局所的なものであり、完全に治癒します。
イリザロフ装置の主な欠点は、衣服や靴の選択におけるその存在と制限です。 この問題の解決策は、リングサポートから下腿の前面に沿って配置される片側ミニ固定具に移行することです。 体積が大幅に小さくなり、難しいことはありません フル機能膝関節。


イリザロフ リング デバイスからミニ固定器への移行は、骨切り領域に再生形成の兆候がすでに現れている手術後 1.5 ~ 2 か月後に行うことをお勧めします。 両肢の手術中、ミニ固定具を使用すると、その領域で脚を閉じることができます。 膝関節完全な融合が起こる前に、脚の最終的な形状を評価します。